高尿酸血症と痛風
高尿酸血症と痛風の一般的なお話しは既に色々なところで書かれています。なので、ここでは痛風発作がおさまった後の高尿酸血症の治療について書きます。なお、痛風と高尿酸血症はこちらのサイトが易しくかつ詳しく載っています。https://kininaru-nyousanchi.jp/(外部リンク)
痛風発作は非常に辛いものですが、多くの人は一旦治ると治療薬や日常生活での注意を忘れてしまい、再び痛風を発症する失敗をします。 失敗に至るには色々な要因があります。多忙で服薬習慣や時間を逃す、通院の機会がない、経済的な事情で治療が後回しになる、そもそも治療への意識が低い、などです。
しかし、高尿酸血症は痛風発作を起こすだけではなく、他の生活習慣病や慢性腎臓病と関係があり、治療を怠るとそれらの疾患の進行と、動脈硬化から心血管疾患や脳血管障害を招きます。私はこれを伝えることが重要と考えています。そしてあなたがすることは、日常生活への少しの配慮と、たった1つか2つの薬を飲むだけでそれらの危険性を大きく減らすことができます。
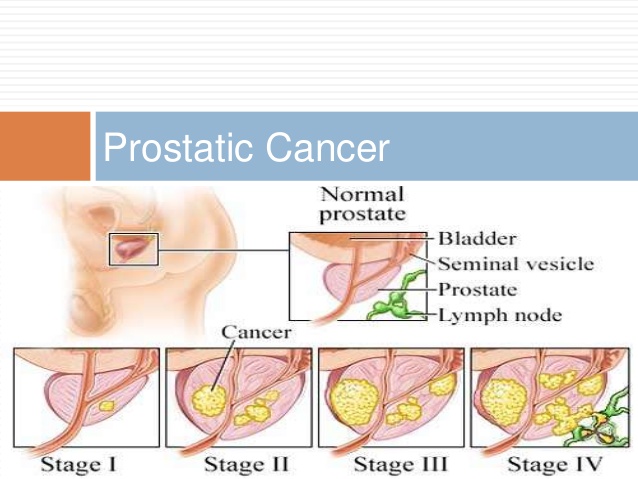
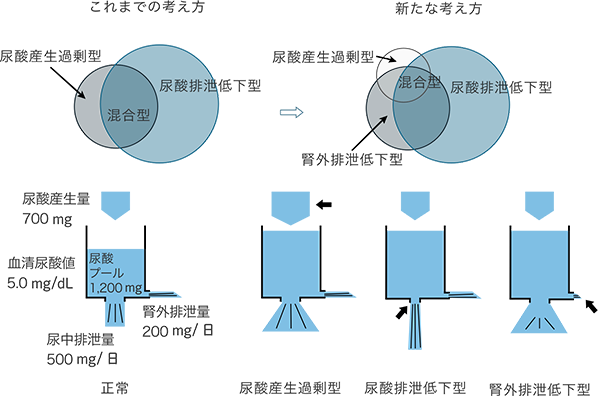
高尿酸血症には尿酸の産生量が増えるタイプと尿酸の排泄量が減るタイプ、そしてその両方が合併した混合タイプの3つのタイプがあるとされてきました。そして最近もうひとつ、腸管からの排泄が低下するタイプがあることがわかってきました。 これらを踏まえて、それぞれにあった薬を選んで治療を開始しますが、治療薬は少量から開始して数週間から数か月という時間をかけて増量する必要があります。ここで大事なことは、あなたには治療に多少の時間がかかる、ということをよく理解してもらう必要があります。
もし私があなたにそれを正確に伝えられなければ、それは初めから治療の失敗を意味します。また、尿酸を下げている最初には痛風が再び起きる可能性もあります。これらのことをよく理解してもらった上で、時間をかけてそれぞれに合った治療薬を選択や増量します。そして同時に、尿酸値が上がる原因となっている生活習慣の改善を目指します。
日本痛風・尿酸核酸学会 ガイドライン改訂委員会 編: 高尿酸血症・痛風の治療ガイドライン第3版 診断と治療社: 96, 2018
2022/11/12
小児の包茎
乳幼児健診で、包茎を指摘されるお子さんがいらっしゃいます。多くの場合、成長するまで様子を見ましょうと経過観察になることが多いです。では、一体いつまで経過観察するのでしょう?また、お風呂の時にはどうしたらよいのでしょうか?
多くの保護者の方は不安に思います。世には「むきむき体操」なる言葉があります。検索すると、包皮をむく必要性や、その方法を解説しているサイトや動画をたくさん見ることができます。しかし、中には文責者不明のものや、誤った情報が含まれているものもあります。
実は、包茎には診療ガイドラインは存在しません。診療ガイドラインとは、医学的根拠に基づいた診断基準や治療方法のことです。よって、多彩な意見や異なったアプローチが出てくるのも当然です。しかし、その方法はあなたお子様に当てはまりますか?本当に適切ですか?
一番大事なことは無理にむいてはいけない、ということです。無理な翻転(むくこと)は包皮に裂傷を負わせ、その瘢痕組織が線維化(硬くなる)を起こし、不可逆(元に戻らない)な狭窄の原因になります。また、小さいお子様が亀頭包皮炎になった場合に、症状がうまく伝えられないため、しきりにおちんちんを触るしぐさや、時には不機嫌に泣くだけ、といったことがしばしばあります。そして保護者が気づくことが遅れがちです。
包皮内にたまっている白い垢(恥垢)は、一般には入浴時に毎回きれいに除去しなくても大丈夫です。
うちの子は大丈夫かしら?少しでも不安がありましたら、悩まずにご相談ください。
2021/2/19
血精液症
以外と知られていませんが…
その名のとおり、精液に血が混ざる状態です。皆さまの多くは非常驚き、悪性の病気を心配されて受診します。実は血精液症は、泌尿器科医にとっては日常よく遭遇する疾患です。その原因のほとんどが前立腺に隣接する、精嚢腺と呼ばれる精液を貯留している臓器からの出血です。
症状は精液が薄いピンク色、鼻血のような鮮血色や茶褐色に染まります。射精の最期に出血が続くこともあります。
診断は詳細な問診と尿検査、超音波検査、50歳以上は血清PSA検査等を行います。悪性疾患が原因であることは極めてまれです。
治療は射精を控えて安静にする未治療経過観察か、止血剤の内服による治療が主です。隣接する前立腺に感染や炎症が疑われる場合はそれぞれに応じた内服薬を用います。血精液症は消失するには長い時間がかかることもあり、数週間から年余に渡ることもあります。また、一度治癒した後に再発を繰り返すこともあります。
2020/12/6
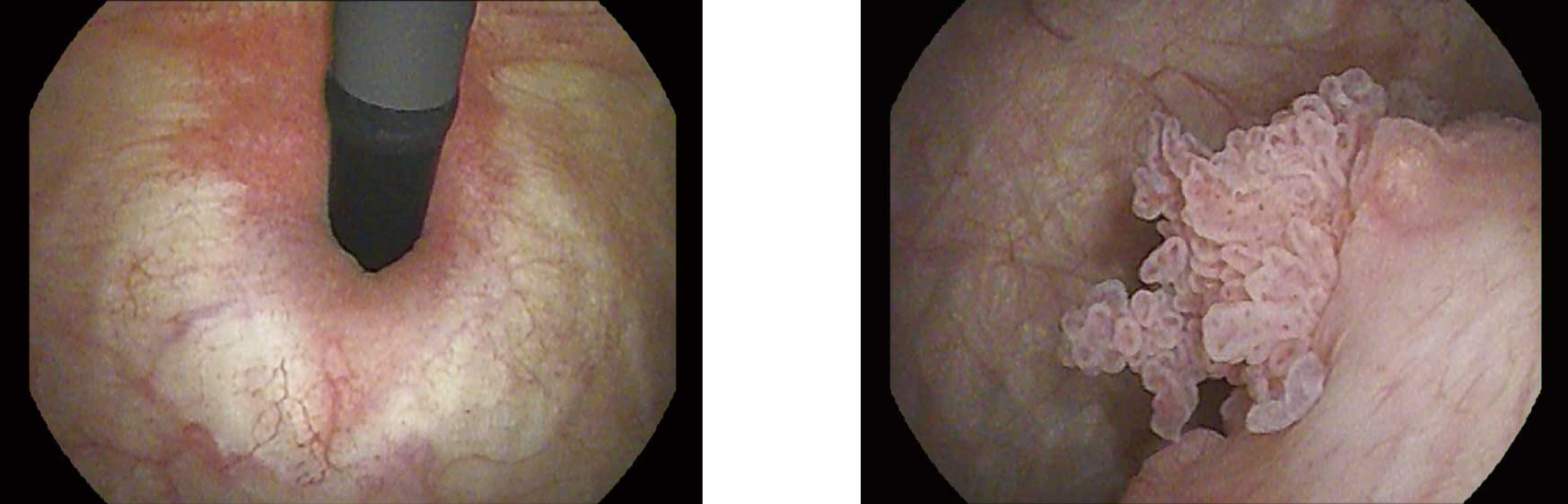
膀胱内視鏡検査

PENTAX MEDICAL ホームページより転載
膀胱内の病気の最終診断法
その名のとおり、内視鏡(ファイバースコープ)を用いて膀胱内の観察や生検を行う検査です。膀胱へ到達する過程で尿道も観察できます。血尿の精査や膀胱がんの発見に威力を発揮します。
当院ではファイバースコープを用いた膀胱内視鏡検査が可能です。麻酔は不要で観察時間は3~5分程度です。
前立腺炎 その1
急性細菌性前立腺炎
そもそも炎症とは生体防御反応のひとつで、生体組織が有害刺激による局所の損傷から、修復・再生する一連の過程を表します。細菌などの微生物感染や創傷などに誘導される「急性炎症」と、生活習慣病やがんなどに代表される非感染性疾患にみられる「慢性炎症」に分けられます。
専門家の分野では、前立腺炎は昔からよく知られている疾患です。現在、前立腺炎はその特徴から、4つに分類されています。今回はその中で、急性細菌性前立腺炎について解説します。急性細菌性前立腺炎は、4つの中で最も診断や治療が確立された疾患です。その典型的な症状は、先行する膀胱炎や後部尿道炎などによる頻尿、排尿困難、排尿時痛を自覚します。続いて悪寒、38℃以上の発熱と著明な全身倦怠感を急激に発症します。排尿困難は時に尿閉をきたします。
診断は、上記臨床症状に加えて、尿所見で白血球や細菌尿を認めること、直腸からの前立腺の触診で、圧痛を伴う前立腺を蝕知します。血液検査では他の細菌感染性疾患と同様に、白血球上昇とCRP値(炎症の指標)の上昇を認めます。
治療は、比較的軽症例はニューキノロン系もしくはセフェム系経口抗生剤で治療は可能です。重症例では入院の上、抗生剤の点滴および輸液を行います。排尿困難を伴う例では、前立腺肥大症に用いるα1ブロッカーを併用します。そして、治療中に重要なことがもう一つ、それは「安静」です。解熱して体が楽になると、つい日常生活や仕事に戻りたくなりますが、前立腺炎などの尿路感染症は、より重症化する敗血症へ容易に移行します。治療中は安静でいることが非常に重要です。
前立腺炎 その2
慢性非細菌性前立腺炎
 Pathology of Prostate Published in: Health & Medicine より引用
Pathology of Prostate Published in: Health & Medicine より引用
その症状は頻尿、会陰部痛もしくは不快感、排尿困難などです。検査では、尿沈査や前立腺圧出液で白血球が観察されます。尿中に細菌を認めないことが診断の条件ですが、クラミジアやマイコプラズマが原因であったり、病巣が分泌腺を閉塞している場合は、細菌性であっても非細菌性の診断になる場合もあります。
治療は感染が疑われる場合は、細菌性前立腺炎と同様に抗菌薬化学療法をおこないます。前立腺肥大症に対する治療薬や植物由来の製剤が有効です。
急性単純性膀胱炎
専門性の高い診断と治療
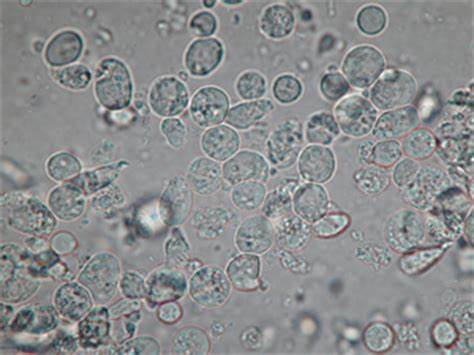
尿沈渣中の白血球と細菌 400倍
その原因は細菌が尿道を逆上って膀胱に侵入し、増殖することによって生じます。この細菌感染が原因による膀胱炎を、特に単純性膀胱炎と呼びます。症状は頻尿、残尿感や排尿時痛として現れます。時に血尿をきたす場合もあります。膀胱炎は、女性に非常に多い病気です。女性が膀胱炎になりやすい理由は、男性と比較して尿道が約4cmと短く、細菌が膀胱内に侵入しやすいからです。さらに寝不足、ストレス、体を冷やすことや感冒にかかった時など、体の免疫力が落ちていると思われる状況で発症しやすいと考えられています。
治療は抗生剤の内服治療が基本です。この時、原因菌を特定する細菌培養検査が重要です。原因菌の90%近くが大腸菌ですが、中には薬剤耐性を獲得した菌に感染している場合や、複数の菌が検出される場合もあります。膀胱炎を度々繰り返す場合は、それを引き起こす原因の有無を調べます。
たんぱく尿
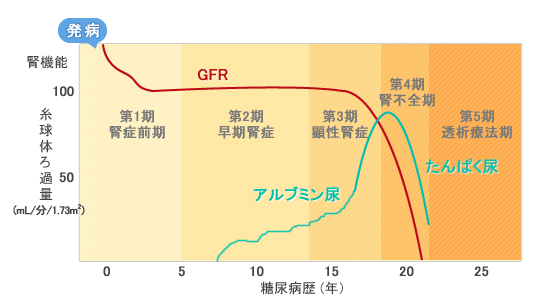
槇野博史: 糖尿病性腎症-発症・進展機序と治療, P192, 診断と治療社 (1999) より引用
健康診断でもお馴染みの尿検査。その中に「蛋白」と呼ばれる項目があります。ここでは糖尿病と尿蛋白との関係について記します。通常、蛋白が尿中に出ることはありませんが、健康状態や様々な疾患で尿中に蛋白が出現します。そのひとつに高血糖による腎機能障害があり、「糖尿病性腎症」と呼ばれています。慢性的な血中の高血糖状態は、全身の毛細血管の老化を進行させ、血流障害が起こります。腎臓には細小血管が多く集まり、当然ここも深刻なダメージを受けることになります。
糖尿病性腎症の初期の段階では血液検査では腎機能の低下は見られず、一般の尿蛋白検査も微量な蛋白は検出されません。そこで「尿中微量アルブミン検査」という検査があります。これは蛋白のひとつである微量アルブミンが尿中で増加しているかを調べる検査です。この検査をすることによって早期の腎症の可能性を調べることができます。
糖尿性腎症は一度腎機能が低下すると回復が困難であり、腎不全に陥ると血液透析が必要になります。実際に血液透析導入理由の第1位は糖尿病性腎症です。よって腎不全になる前の予防が重要、つまり日常の糖尿病のコントロールが非常に大事になります。糖尿病患者の皆さまは毎月の血液検査以外に適宜尿検査も併せて行うことが望ましいです。